Диастаз прямых мышц живота готовы вылечить медики из ПГУ: их способ сводит к минимуму осложнения и не оставляет рубцов на коже
 Медики из Пензенского государственного университета запатентовали способ хирургического лечения диастаза прямых мышц живота. Оригинальный метод превосходит все известные — теперь операция будет проходить с меньшим риском для пациента. Хирургическая манипуляция осуществляется под внутривенной анестезией (без общего наркоза), больной в этот же день сможет отправиться домой. После снятия швов послеоперационный рубец будет незаметен. Такого раньше не было. Способ был апробирован и готов к внедрению в практическое здравоохранение. Об этом рассказал информационно-сервисный портал «Индикатор».
Медики из Пензенского государственного университета запатентовали способ хирургического лечения диастаза прямых мышц живота. Оригинальный метод превосходит все известные — теперь операция будет проходить с меньшим риском для пациента. Хирургическая манипуляция осуществляется под внутривенной анестезией (без общего наркоза), больной в этот же день сможет отправиться домой. После снятия швов послеоперационный рубец будет незаметен. Такого раньше не было. Способ был апробирован и готов к внедрению в практическое здравоохранение. Об этом рассказал информационно-сервисный портал «Индикатор».
Диастаз прямых мышц живота — это расширение апоневротической пластинки белой линии живота. Апоневроз прямых мышц живота — соединительнотканная тонкая пластина, которая располагается между грудиной и лонным сочлечением. В норме этот участок имеет ширину 2 см и служит поддерживающей структурой мышцам пресса.
В настоящее время это состояние достаточно распространено как среди взрослого, так и молодого возраста. Часто страдают недугом люди, чья жизнь сопряжена с тяжелыми физическими нагрузками, и женщины, перенесшие беременность и роды. Стоит отметить, что это состояние может быть и врожденным. Оно может возникнуть при сопутствующей патологии, сопровождающейся длительным повышением внутрибрюшного давления. Например, хронические запоры или доброкачественная гиперплазия предстательной железы.
Помочь этой группе пациентов готов коллектив ученых из Пензенского государственного университета: Константин Сергацкий — д-р мед. наук, профессор кафедры «Хирургия» Медицинского института ПГУ, врач-хирург высшей категории, Артем Коробов — аспирант кафедры «Хирургия», врач-пластический хирург, Валерий Никольский — д-р мед. наук, профессор кафедры «Хирургия», Александр Митрошин — д-р мед. наук, профессор, заведующий кафедрой «Хирургия», директор Медицинского института ПГУ, Екатерина Титова — канд. мед. наук, доцент кафедры «Хирургия».
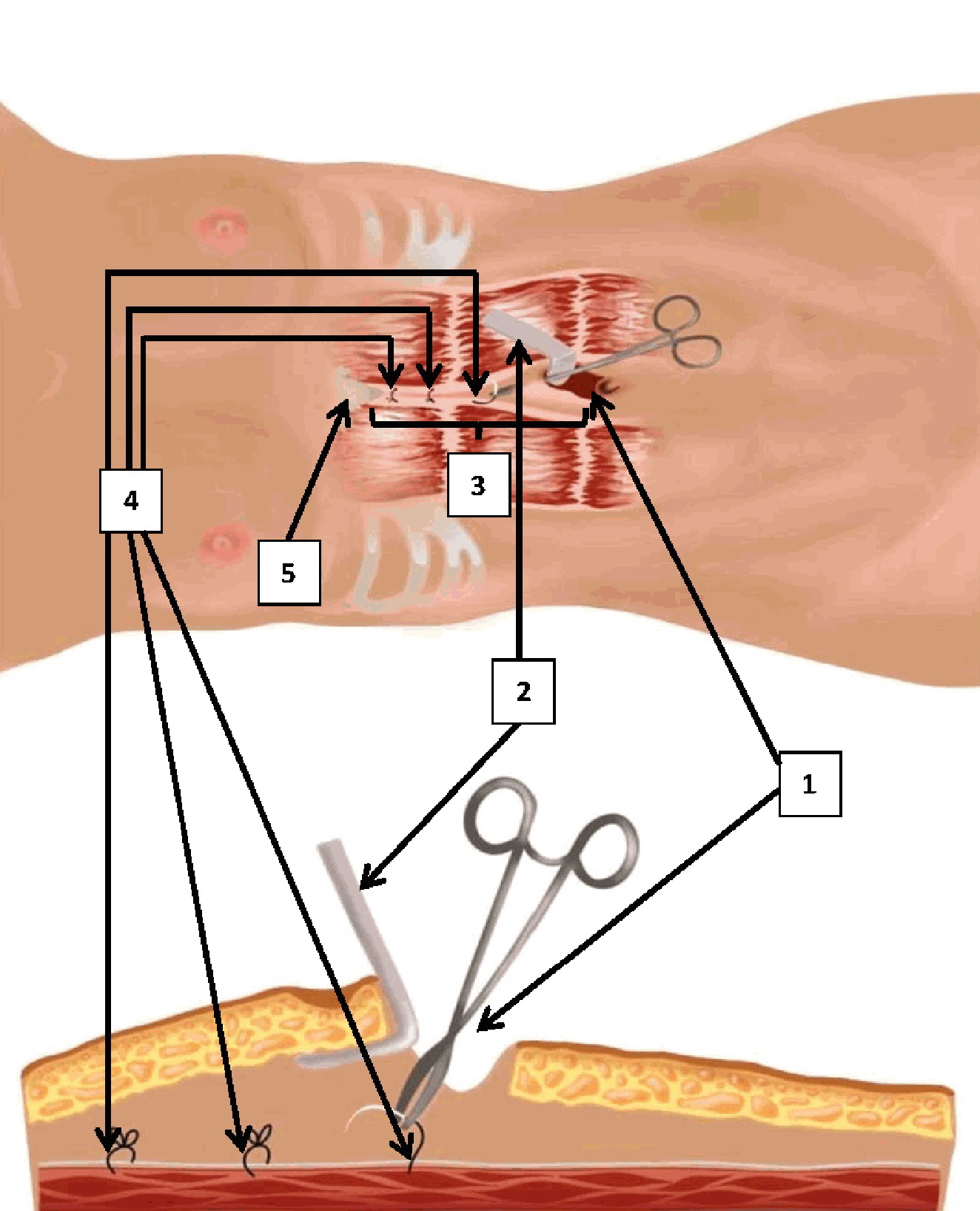
Авторы предлагают проводить хирургическое лечение диастаза прямых мышц живота через небольшой кожный разрез в области верхнего края пупочной воронки. Именно через него и будут осуществляться последующие манипуляции по ликвидации диастаза.
Профессор Константин Сергацкий рассказал, что в настоящее время люди стараются уделять больше внимания своему здоровью и внешнему виду. Многих пациентов, имеющих такую проблему, не устраивает эта эстетическая деформация. Поэтому они стремятся ее исправить. Как правило, других способов лечения (лечебная физическая культура, физиотерапевтические и консервативные методы) этого состояния нет. Остается только хирургическая коррекция диастаза прямых мышц живота.
«Эстетически это выглядит следующим образом: у пациента между грудиной и пупком, особенно в состоянии напряжения, появляется килевидное выпячивание. Его видно визуально. Это не грыжа. Однако при диастазе через истонченную и расширенную белую линию живота внутренние органы дислоцируются, то есть „выходят” за естественные ориентиры брюшной полости. При этом, кроме эстетического дискомфорта, у пациентов с диастазом прямых мышц живота могут появляться жалобы на боли в поясничной области и даже на нарушение мочеиспускания», — добавил Константин Игоревич.
 В настоящее время существует и используется очень большое количество способов проведения операций по хирургической ликвидации диастаза прямых мышц живота. Они сопряжены с лапаротомией (проведение протяженного разреза на животе и вскрытия брюшной полости), с использованием синтетических сеток (протезов, трансплантатов), а также с лапароскопией (операции с использованием специального оборудования и необходимости проведения хирургических манипуляций непосредственно в брюшной полости).
В настоящее время существует и используется очень большое количество способов проведения операций по хирургической ликвидации диастаза прямых мышц живота. Они сопряжены с лапаротомией (проведение протяженного разреза на животе и вскрытия брюшной полости), с использованием синтетических сеток (протезов, трансплантатов), а также с лапароскопией (операции с использованием специального оборудования и необходимости проведения хирургических манипуляций непосредственно в брюшной полости).
Все эти способы сопряжены с большими рисками для здоровья человека. Они травматичны, существует вероятность повреждения органов брюшной полости во время операции. К тому же могут появиться и послеоперационные осложнения: формирование послеоперационных грыж, спайкообразование в брюшной полости. Существует высокий риск инфицирования имплантата, потому что в его составе имеется синтетический материал. В послеоперационном периоде у пациентов возникает «чувство инородного тела». К прочим недостаткам относятся и повреждение нервных структур передней брюшной стенки с последующими вероятными функциональными нарушениями ее каркасной функции и потерей чувствительности. И, разумеется, пациенты зачастую остаются недовольны внешним видом живота — после заживления раны остается протяженный кожный рубец.
Новый способ лечения способен обойти все эти недостатки и полностью ликвидировать диастаз прямых мышц живота. Медики предлагают в качестве операционного доступа выполнять полулунный разрез длиной до 2,5 см в области пупочной воронки (зоны пупка).
«После выполнения операции через данный разрез и после заживления раны последствия хирургического лечения незаметны на передней брюшной стенке. Эстетическая составляющая нашего способа на лицо», — поделился профессор Сергацкий.
После выполнения разреза инструментами хирурги поднимают кожу, отслаивают ее и подкожную жировую клетчатку от апоневротической пластинки белой линии живота в области диастаза. Далее проводятся специальные хирургические манипуляции по ликвидации диастаза.
«Кожа достаточно податлива и при выполнении манипуляций ее можно легко сдвинуть в любом направлении. После того как отслойка осуществлена и белая линия живота открыта, мы выполняем наложение швов. Использование вышеописанного хирургического доступа и применение вворачивающих узловых восьмиобразных швов делает наш способ новаторским и уникальным», — продолжил Константин Игоревич.
По этому способу лечения уже прооперировано более 20 пациентов в одной из клиник пластической хирургии в Москве. Приступить к обычному образу жизни и выписаться из больницы они могут в этот же или на следующий день. Через неделю пациенту снимают швы в области пупка. В послеоперационном периоде пациент должен соблюдать некоторые рекомендации, как и после выполнения любой другой операции.
«Пациентам необходимо носить компрессионное белье две недели и соблюдать временное ограничение (в течение трех месяцев) на выполнение физических нагрузок. Результаты мы получили хорошие, пациенты довольны. Если больные в послеоперационном периоде будут соблюдать рекомендации врача, предполагаем, что результат операции останется на всю оставшуюся жизнь. Необходимости наблюдаться и проходить специальные дополнительные обследования в послеоперационном периоде, как правило, не возникает», — поделился профессор.







 Версия для печати
Версия для печати
